不育症について
はじめに
1不育症とは
不育症とは、妊娠はするが流産、死産を繰り返し生児を得られない場合、と定義されます。一般的に化学流産(胎嚢が確認される前の流産)は含めません。
- 自然流産は全妊娠の約15%に発生しますが、そのほとんどは卵子の老化、言い換えるとその卵子に偶発的に発生した染色体異常による流産です。全流産の約80%はこのタイプの流産で年齢とともに増加し、治療により防ぐことのできない流産です。
- 一方、受精卵には異常がなくともそれを受け入れる側(母体側)に原因のある流産が少数ですが存在します。また、ご夫婦のいずれかに染色体の構造的な異常(主に転座型染色体異常)がある場合にもその異常が受精卵に受け継がれて流産となることがあります。不育症が疑われる場合(流産を繰り返す場合)は、卵子の老化以外の原因の有無を明らかにする必要があります。
- 不育症の定義として、流産を2回以上とするか3回以上とするかは議論のあるところですが、厚労省不育症研究班は2回流産を繰り返した場合には検査を開始することを提唱しています。
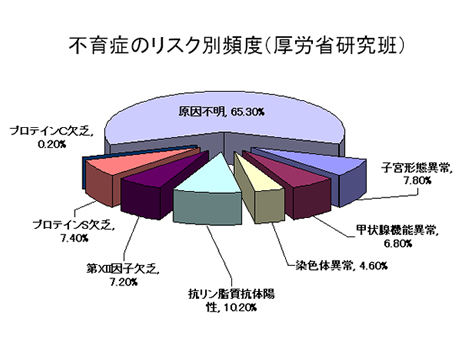
2不育症検査を行う必要があると考えられる場合
- 3回以上の連続した初期流産(10週未満)を起こした場合
- 1回以上の10週以上の原因不明の子宮内胎児死亡となった場合
- 1回以上の34週未満の重症妊娠高血圧症候群、子癇発作を起こした場合
- 胎児胎盤機能不全に関連した早産となった場合
3不育症検査行う前の確認事項
当院では、厚労省不育症研究班の提言に基づき検査項目を選定しております。
- まず、詳細な問診をさせていただきます。何週の流産か、胎嚢は確認できたか、胎児や胎児心拍は確認できたか、子宮内容(胎児、胎盤)の染色体検査は行ったのか、などの点です。
- 検査の中には、前回妊娠の影響が残っていると異常値が検出される場合があり流産後、少なくとも1回以上の月経が発来してから検査を開始します。
- 検査の中には、保険診療適応外の自費検査が含まれていますが、流産のリスク因子の有無の診断には必要な検査ですのでご了承ください。
- 不育症の疑いがあるご夫婦に染色体検査を行った場合、約5%に夫婦のいずれかに染色体異常を認めます。染色体検査を実施する前には十分なカウンセリングを行い、検査を行うかどうかを選択していただきます。また、結果をどのような形でお伝えするかもご相談させていただきます。たとえば、ご夫婦のいずれかに異常が発見された場合、ご夫婦にどちらに異常があったかは特定しないで、異常があったことだけをお伝えする方法もあります。
- 検査費用:血液検査(染色体以外の検査項目合計で)約25,000円、子宮卵管造影約4,000円、染色体検査(ご夫婦で)48,000円
検査を行ってもなお、流早産、死産の原因が判明しないご夫婦が相当数(60~70%)存在します。このような場合には、ご夫婦に十分に説明、ご相談の上、方針を決定させていただいております。
妻に対する検査項目
1先天性血栓形成素因(血液凝固機能異常)
- 血液凝固能異常があると胎盤内で血栓が作られ流早産、死産の原因になります。
- 血栓を作りやすい体質は、不育症だけでなく妊娠高血圧症候群(いわゆる妊娠中毒症)、胎盤の早期剥離、胎児の発育遅延などの危険因子としても考えられています。
- 検査項目 APTT 第XII因子活性 protein-S活性 protein-C活性
2抗リン脂質抗体
- 膠原病や抗リン脂質抗体症候群などの自己免疫異常があると胎盤(絨毛)の発育障害を起こしたり、胎盤内の血栓形成を助長し流早産、死産の原因になります。
- 抗リン脂質抗体陽性例では、12週間以上の間隔をあけて再検査し、再び陽性であれば抗リン脂質抗体症候群と診断します。
- 検査項目 抗核抗体 ループスアンチコアグラント(LAC) 抗カルジオリピンβ2GPⅠ抗体 抗カルジオリピン抗体IgG
3内分泌検査
以下の内分泌異常は、不妊や不育の原因となり治療が必要です。
- 甲状腺機能異常:甲状腺ホルモン(FT3、FT4、TSH)
- 耐糖能異常:空腹時血糖 HbA1c
4不規則抗体
分娩・流産時の胎盤剥離の際に、胎児赤血球が母体循環に入り込むことで母体に抗体が作られます。この抗体がその後の妊娠で胎盤を通して胎児に移行し流早産、死産を引き起こすことがあります。
5子宮の形態異常:子宮卵管造影、経腟超音波
先天的な子宮形態異常、子宮筋腫、子宮腔癒着などは不育症の原因となることがあります。
6妻染色体検査
- 染色体異常で流産の原因のほとんどは転座型と呼ばれるものです。
- 転座型染色体異常:生まれつき、ある染色体の一部が切断されて他の染色体に結合して発生する構造的な異常です。転座があっても染色体に過不足がないタイプ(均衡型構造異常)は、それが健康に害を及ぼしたり日常生活に問題が生じたりすることはありません。
- ご夫婦いずれかが均衡型構造異常を持つ場合、それが精子または卵子に引き継がれ受精卵の染色体の部分的な過不足を引き起こすことがあり(不均衡型構造異常)、この場合はほとんどが流産となります。
- ご夫婦のいずれかが転座型染色体異常を持っていても、染色体に過不足のない受精卵(まったくの正常胚または均衡型の胚)が発生する場合もあり、生児を得ることは十分可能です。
夫に対する検査項目
夫染色体検査
不育症の治療について
流産で悩んでいる患者様へ:不育症治療に対する基本的な考え方
- 女性の加齢は最大の流産危険因子です。したがって、なるべく早期に次回妊娠をすることが流産リスクを低下させることにつながります。
- 今までの流産回数が多いほど次回妊娠が流産になる可能性が高くなる、というデータが示されています。したがって、流産が2回繰り返された時点で直ちに検査を行い、流産リスクの有無を明らかにすることをお勧めします。流産を放置することなく、早期に原因を明らかにして対策を講ずることで、その後の流産回数を最小限に抑えることが可能で、最終的に出産できる方(累積出産率)は80%を超えます。
- 原因不明不育症には確立された治療法はありません。一方、原因不明不育症は、たとえ無治療であっても、既往流産2回の方で80%、3回で70%、4回で60%が次回妊娠を無事に継続できる、というデータが示されてます。
血液凝固異常や抗リン脂質抗体陽性を示す場合
- 現在のところ、不育症と関連性があるというエビデンスが確立しているものは、抗リン脂質抗体症候群(APS)だけです。APSに対しては、低用量アスピリン(LDA)療法やヘパリン療法による抗凝固療法が流産リスクの抑制に効果があるということが科学的に示されています。
- 一方、先天的な血液凝固機能異常についてはLDA療法やヘパリン療法による流産予防効果は証明されていません。しかし、患者様に抗凝固療法のメリット、デメリットを十分に説明の上、LDAやヘパリンによる治療を行うことがあります。
- 抗リン脂質抗体症候群とともに先天性血栓形成素因は、妊娠中の血栓発症のハイリスク群であることを念頭に妊娠管理をする必要があります。また、妊娠高血圧症候群(いわゆる妊娠中毒症)の発症や胎児発育障害(低体重児)の原因になるとの指摘があります。したがって、これら妊娠合併症の予防という観点から抗凝固療法を行うことも考慮されるべきと考えます。
ご夫婦のいずれかに転座型染色体異常がある場合
- ご夫婦の染色体異常に対しては根本的な治療はありません。
- 何回か妊娠を繰り返すことにより、染色体に過不足のない受精卵(まったくの正常胚または均衡型の胚)が発生する場合もあり、生児を得ることは十分可能です。
- 日本産科婦人科学会では、転座型染色体異常に対する治療として、胚の着床前診断を2006年に承認しました。これは体外受精を応用して胚(受精卵)の染色体検査を行い、染色体正常胚を子宮内に移植し流産を予防するという方法です。しかし、現在のところ、無治療のまま自然妊娠を繰り返す場合と着床前診断を行って妊娠する場合とでは、最終的に生児を得る割合(累積妊娠率)に差はない、という結果が示されています。この点に関してはさらなる科学的な検討が必要と思われます。
Tender Loving Care(TLC)(支持療法)
- 妊娠前、妊娠中のTLCは精神的な安定だけでなく妊娠継続にも有効である、とする報告があります。ただしTLCとして確立したものはありません。同じ方法でもひとりひとり受け取り方、感じ方は様々です。
- まず原因検索(不育症検査)をしっかりと行い、検査結果や治療方針について医師から十分な説明を受けることが第一です。
- その上で、仕事量を減らし休養を取る、重労働を避けるなど生活・就業スタイルを変える、食事習慣を改善する、旅行・音楽・ヨガなど心身をリラックスさせる趣味の時間を増やす、気心の知れた親しい友人との接触を増やす、などご自分に合ったやり方でTLCを始めてみてはいかがでしょうか。
【ドクターズファイルに掲載されました】晩婚化により、妊娠・出産を望む夫婦の年齢も上がり、不妊に対する悩みが増えてきている。不妊の原因は、女性側、男性側、また双方にある場合があるが、男性においては、なかなか不妊検査や治療に積極的になれず、女性に責任を押し付けてしまうことも多いそう。そもそも不妊とは何なのか、検査や治療ではどのようなことが行われるのか、「井上レディースクリニック」の中田浩一副院長に話を聞いた。(取材日2015年2月2日)


